هم روزهای بسیار گرم و هم روزهای بسیار سرد، برای افرادی که مبتلا به بیماری قلبی هستند، به ویژه کسانی که دارای نارسایی قلبی هستند، خطرناک است.برای اطلاعات بیشتر در مورد آریتمی قلبی، علل، علائم و درمان اختلال ریتم قلبی در ادامه با ما همراه باشید.
آریتمی قلبی یا اختلال در ریتم قلب، معمولاً ناشی از عملکرد نامناسب پیامهای الکتریکی مسئول هماهنگی ضربان قلب است و میتواند به افزایش یا کاهش نرخ ضربان قلب یا نامنظمی آن منجر شود. این وضعیت ممکن است با تپش قلب توصیف شود و گاهی اوقات بیخطر باشد. با این حال، برخی از آریتمیها ممکن است با علائم و نشانههای آزاردهنده همراه باشند و در برخی موارد حتی منجر به مشکلات جدی و کُشنده شوند. درمان آریتمی قلبی اغلب به منظور کنترل یا حذف ضربانهای سریع، آهسته یا نامنظم انجام میشود. علاوه بر این، از آنجا که آریتمیهای آزاردهنده اغلب ناشی از مشکلات قلبی هستند، امکان پیشگیری از تشدید آنها با تغییر در سبک زندگی نیز وجود دارد. کلینیک بهار زندگی با داشتن کادری مجرب از پزشکان متخصص در زمینه قلب و عروق میتواند به راحتی به درمان آریتمی و درد قلب شما بپردازد. برای دریافت نوبت آنلاین از طریق سایت کادر نوبت آنلاین را پر نمایید.
ضربان طبیعی قلب چگونه است؟
قلب، از چهار حفره تشکیل شده است که دو حفره بالایی را "دهلیز" و دو حفره پایینی را "بطن" مینامند. ریتم قلب معمولاً توسط یک ضربانساز طبیعی به نام گره سینوسی-دهلیزی یا SA که در دهلیز راست واقع شده، کنترل میشود.
- این گره SA پیامهای الکتریکی آغازکننده هر ضربان را تولید میکند. این پیامها باعث انقباض عضلات دهلیزها میشوند و خون را به بطنها منتقل میکنند. سپس پیامهای الکتریکی به گره دهلیزی-بطنی یا AV میرسند که قبل از انتقال پیامها به بطنها، سرعت آنها را کاهش میدهد. این تاخیر به بطنها اجازه میدهد که فرصت کافی برای پر شدن با خون را داشته باشند.
- پس از رسیدن پیامهای الکتریکی به بطنها، این بخشها منقبض میشوند و خون را به ریه و بقیه بخشهای بدن پمپ میکنند. در یک قلب سالم، این فرآیند به آرامی صورت گرفته و معمولاً به ایجاد 60 تا 100 ضربان در دقیقه منجر میشود.

انواع آریتمی قلبی
آریتمی قلبی نه تنها بر اساس محل ظهور آن، بلکه بر اساس تغییراتی که در نرخ ضربان قلب ایجاد میکنند، توسط پزشکان دستهبندی میشوند. انواع آریتمیها به شرح زیر هستند:
۱. تاکیکاردی
- ویژگی: ضربان قلب بیش از 90 تا ۱۰۰ بار در دقیقه است.
- توضیح: این نوع آریتمی به معنای افزایش ناشی از زیادی نرخ ضربان قلب میباشد. ممکن است به عنوان پاسخ به ورزش، استرس یا شرایط دیگر رخ دهد.
2. برادیکاردی
- ویژگی: ضربان قلب کمتر از ۶۰ بار در دقیقه است.
- توضیح: این نوع آریتمی به معنای کاهش ناشی از کمبود نرخ ضربان قلب است. ممکن است در حالتهای استراحت مطلق یا شرایط دیگر اتفاق بیفتد.
توجه کنید که تمام تاکیکاردیها یا برادیکاردیها به معنای وجود بیماری قلبی نیستند. به عنوان مثال، ضربان قلب در هنگام ورزش افزایش مییابد تا به بافتهای بدن اکسیژن کافی برسد، و در هنگام خواب یا استراحت مطلق، ضربان قلب کاهش مییابد.
3.تاکیکاردی در دهلیزها
تاکیکاردیهای دهلیزی شامل موارد زیر هستند:
فیبریلاسیون دهلیزی
- ویژگیها: ضربان سریع و نامنظم قلب که در اثر پیامهای الکتریکی نامنظم در دهلیز ایجاد میشود.
- توضیح: این پیامها باعث انقباضات ناهماهنگ و سریع در دهلیزها میشوند و به گره AV ضربانهای سریع و نامنظم در بطنها منتقل میکنند. فیبریلاسیون دهلیزی ممکن است گذرا باشد اما در برخی موارد با عوارض خطرناک مانند سکته مغزی همراه است.
فلاتر دهلیزی
- ویژگیها: شبیه به فیبریلاسیون دهلیزی، اما ضربانها در فلاتر دهلیزی منظمتر هستند.
- توضیح: فلاتر دهلیزی نیز ممکن است با سکته مغزی همراه باشد.
تاکیکاردی فوق بطنی
توضیح: این اصطلاح گسترده انواع آریتمیها با منشاء بالاتر از بطن را در برمیگیرد که شامل دهلیزها یا گره AV هستند. این نوع آریتمیها باعث تشکیل دورههای ناگهانی تپش قلب میشوند.
سندرم ولف پارکینسون وایت
توضیح: این سندرم نوعی تاکیکاردی فوق بطنی است که از بدو تولد یک مسیر الکتریکی اضافی بین دهلیزها و بطنها وجود دارد. این مسیر اضافی باعث میشود پیامهای الکتریکی بدون گذر از گره AV به صورت مستقیم از دهلیز به بطنها برسند و نهایتاً ضربان قلب بالا را ایجاد کنند. این وضعیت ممکن است تا دوران بزرگسالی بدون علائم مشاهده شود.
تاکیکاردی در بطنها
تاکیکاردیهای ایجاد شده در بطنها عبارتند از:
تاکیکاردی بطنی
- ویژگیها: ضربان سریع و غیرطبیعی قلب که در اثر پیامهای الکتریکی غیرطبیعی با منشاء بطنی ایجاد میشود.
- توضیح: در قلب سالم، تاکیکاردی بطنی ممکن است چندان مشکلآفرین نباشد، اما در بیماران قلبی، این وضعیت یک اورژانس پزشکی به حساب میآید و نیاز به درمان فوری دارد.
فیبریلاسیون بطنی
توضیح: در این وضعیت، پیامهای الکتریکی سریع و نامنظم باعث انقباضات غیر عملکردی و سریع بطنها میشوند. این حالت بسیار خطرناک بوده و اگر در مدت زمان کوتاهی برطرف نشود، به مرگ بیمار منجر میشود. افراد معمولاً با بیماریهای قلبی یا آسیبهای شدید قلب مبتلا به این وضعیت میشوند.
سندرم QT طولانی
توضیح: این اختلال قلبی با افزایش ضربانهای سریع و نامنظم همراه است. این حالت میتواند به کاهش سطح هوشیاری و حتی مرگ ناگهانی منجر شود. افراد ممکن است از تحولات ژنتیکی متولد شوند یا تحت تأثیر داروها و برخی بیماریهای قلبی برای این وضعیت قرار گیرند.
برادیکاردی
ضربان قلب کمتر از ۶۰ بار در دقیقه در حالت استراحت برادیکاردی نامیده میشود. این موضوع در صورت داشتن تناسب اندام مناسب و قلبی سالم ممکن است بیخطر باشد.
برادیکاردی و عوارض دارویی
علاوه بر این، برخی داروهای مورد استفاده در درمان برخی بیماریها نظیر داروهای فشار خون، ممکن است منجر به کاهش ضربان قلب شوند. اگر ضربان قلب به حدی کاهش یابد که نتواند به نیازهای بدن پاسخ دهد، افراد ممکن است به یکی از انواع برادیکاردیها مبتلا شوند. انواع برادیکاردی شامل:
سندرم سینوس بیمار
توضیح: در این حالت، گره SA که وظیفه ضربانسازی قلب را بر عهده دارد، پیامهای الکتریکی را به طور مناسب ارسال نمیکند. این وضعیت باعث تغییر آریتمی قلب بین برادیکاردی و تاکیکاردی میشود. سندرم سینوس بیمار بیشتر در افراد مسن دیده میشود، و همچنین میتواند ناشی از تشکیل بافت اسکار در مجاورت گره SA باشد.
انسداد هدایتی
توضیح: انسداد مسیرهای الکتریکی قلب میتواند در گره AV یا مجاورت آن رخ دهد. این انسداد میتواند در هر بخشی از مسیرهای الکتریکی واقع در بطنها رخ دهد. اگر این پیامها به طور کامل مسدود شوند، گره AV قادر خواهد بود ضربان قلب را حفظ کند، اما با آهستگی بیشتر. بعضی از انسدادها بدون علائم باقی میمانند، در حالی که دیگران باعث حذف برخی از ضربانها و در نتیجه برادیکاردی میشوند.
ضربانهای زودرس
اگرچه ضربان زودرس اغلب به صورت حذف یک ضربان حس میشود، در واقع یک ضربان اضافی وجود دارد. اغلب فرد ممکن است گاهی احساس کند که یک ضربان نارس را تجربه میکند، اما این حالت به ندرت باعث مشکل میشود. با این حال، باید توجه داشت که ضربان زودرس میتواند باعث ایجاد آریتمیهای طولانیتر، به ویژه در افراد مسن، شود. ضربانهای زودرس مکرر که به مدت چندین سال ادامه پیدا میکنند، ممکن است منجر به نارسایی قلبی شوند. این وضعیت ممکن است در حالت استراحت یا ناشی از استرس، ورزش، یا مصرف مواد محرک نظیر کافئین یا نیکوتین ایجاد شود.
علائم و نشانههای آریتمی قلبی
آریتمی قلبی ممکن است بدون علامت و نشانهای باشد، و گاهی ممکن است پزشک آن را در جریان یک معاینه روتین تشخیص دهد. با این حال، وجود علائم و نشانههای بارز نمینشاند که فرد مشکل جدی را تجربه میکند. علائم و نشانههای آریتمی قلبی شامل:
- احساس بال بال زدن قلب در سینه
- تپش قلب (تاکیکاردی)
- کندی ضربان قلب (برادیکاردی)
- درد در قفسه سینه
- تنگی نفس
- اضطراب
- خستگی
- سبکی سر
- تعریق
- غش (سنکوپ) یا حالتی نزدیک به آن
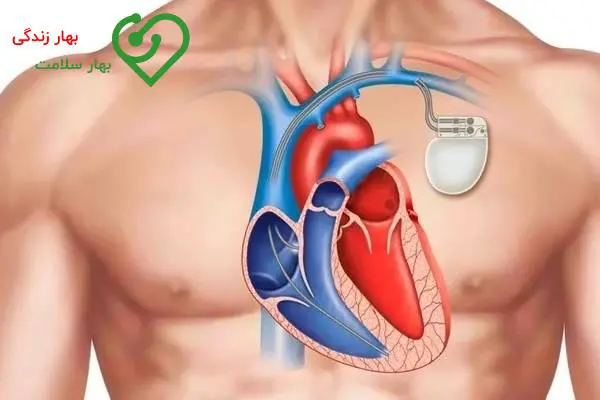
زمان مناسب برای مراجعه به پزشک متخصص قلب در صورت آریتمی
آریتمیها ممکن است با احساس ضربان زودرس یا کند در فرد همراه باشند یا احساس کند که قلب وی بسیار سریع یا بسیار آهسته میتپد.
علائم و نشانههای دیگر این بیماری ممکن است در ارتباط با عدم پمپاژ موثر خون توسط قلب در اثر ضربان بسیار سریع یا بسیار کند به وجود بیایند. از جمله این علائم و نشانهها میتوان به تنگی نفس، ضعف، گیجی، سبکی سر، غش (سنکوپ) یا حالتی نزدیک به آن و احساس درد یا ناراحتی در قفسه سینه اشاره کرد. در صورت داشتن هر یک از این علائم و نشانهها بهتر است به پزشک قلب مراجعه کنید.
استفاده از دفیبریلاتور خودکار خارجی (AED) در شرایط آریتمی قلبی
در این شرایط همچنین میتوانید در صورت دسترسی، از یک دفیبریلاتور خودکار خارجی (AED) هم استفاده کنید. این دفیبریلاتورهای قابل حمل میتوانند با وارد کردن شوک الکتریکی به قلب، باعث آغاز مجدد ضربان آن شوند. دفیبریلاتورهای قابل حمل در بسیاری از مکانها نظیر هواپیماها، خودروهای پلیس و مراکز خرید در دسترس هستند. حتی میتوان آنها را برای خانه هم تهیه کرد. برای کار با این ابزار هیچ آموزشی نیاز نیست. AED خود به شما نحوه کار را خواهد آموخت و به نحوی برنامهریزی شده است که در زمان مناسب به فرد شوک وارد کند.
علل و عوامل خطر آریتمی قلبی
شرایط خاصی میتوانند باعث ایجاد آریتمی قلبی شوند. از این شرایط میتوان به موارد زیر اشاره کرد:
- حمله قلبی در حال وقوع
- تشکیل اسکار در قلب به دنبال حمله قلبی
- تغییرات در ساختار قلب، مانند کاردیومیوپاتی
- گرفتگی عروق قلب (بیماری عروق کرونر)
- فشار خون بالا
- پرکاری غده تیروئید (هیپرتیروئیدیسم)
- کم کاری غده تیروئید (هیپوتیروئیدیسم)
- دیابت
- آپنه خواب
- مصرف سیگار
- مصرف بیش از حد الکل یا کافئین
- سوء مصرف مواد مخدر
- استرس و اضطراب
- برخی داروها و مکملها نظیر داروهای سرماخوردگی، ضدآلرژی و مکملهای بدون نسخه
- عوامل ژنتیکی
عوامل خطر آریتمی قلبی
بعضی شرایط و بیماریها ممکن است احتمال ابتلا به آریتمی قلبی را افزایش دهند. این شرایط عبارتند از:
- بیماری عروق کرونر
- مشکلات قلبی و سابقه عمل جراحی قلب
- تنگی عروق قلب
- حمله قلبی
- وضعیت غیرطبیعی دریچهها
- نارسایی قلبی
- کاردیومیوپاتی (بیماری عضله قلب) و دیگر آسیبهای قلبی
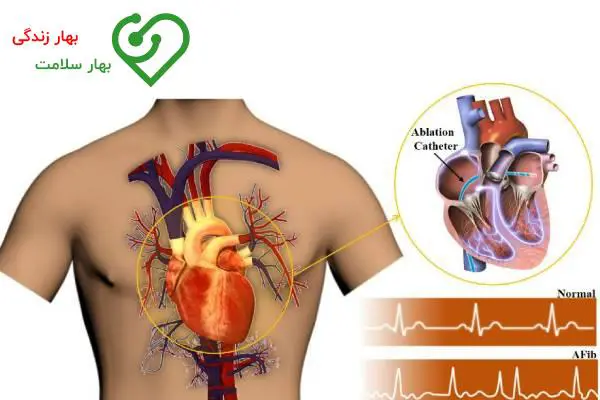
عوامل خطر اضافی برای آریتمی قلبی
علاوه بر موارد بالا، عوامل خطر دیگری هم وجود دارند که میتوانند علت آریتمی قلبی باشند:
فشار خون بالا
افزایش فشار خون میتواند باعث افزایش احتمال بیماری عروق کرونر شود و همچنین ساختمان دیواره بطنها را تغییر داده و انتقال پیامهای الکتریکی در قلب را تحت تاثیر قرار دهد.
بیماری قلبی مادرزادی
مشکلات قلبی از زمان تولد میتوانند ریتم قلب را تغییر دهند.
مشکلات تیروئیدی
پرکاری یا کمکاری تیروئید میتواند خطر آریتمی را افزایش دهد.
دیابت
کنترل ناصحیح دیابت باعث افزایش خطر برای فشار خون و بیماری عروق کرونر میشود.
آپنه انسدادی خواب
در این حالت، توقف تنفس در زمان خواب میتواند باعث برادیکاردی، فیبریلاسیون دهلیزی و دیگر نوعهای آریتمی شود.
اختلال آب و الکترولیت
سطوح بسیار بالا یا پایین از الکترولیتهای خونی نظیر سدیم، پتاسیم و منیزیم میتواند بر پیامهای الکتریکی قلب تأثیر گذار باشد و به ایجاد آریتمی قلبی منجر شود.
عوامل دیگر موثر در افزایش خطر آریتمی قلبی
عوامل دیگر موثر در افزایش خطر آریتمی به شرخ زیر است:
داروها و مکملها
برخی از داروهای ضد سرفه و ضد سرماخوردگی بدون نسخه ممکن است تاثیرات جانبی داشته باشند که باعث ایجاد آریتمی قلبی شوند.
مصرف بیش از حد الکل
مصرف بیش از حد الکل تاثیراتی بر پیامهای الکتریکی قلب داشته و احتمال ایجاد فیبریلاسیون دهلیزی را افزایش میدهد.
کافئین، نیکوتین و مواد مخدر
مصرف کافئین و نیکوتین، به همراه مواد مخدر، میتواند ضربان قلب را افزایش داده و به وجود آمدن آریتمیهای جدی را تسریع کند. مواد مخدر با تأثیرات شدید بر قلب، میتوانند آریتمیهای مختلفی ایجاد کرده و در برخی موارد منجر به مرگ ناگهانی ناشی از فیبریلاسیون بطنی شوند.
آمادگی برای ملاقات با پزشک قلب
در زیر به آمادگیهایی برای ملاقات با پزشک قلب اشاره میکنیم:
آشنایی با محدودیتها پیش از ملاقات
از محدودیتها و راهنماییهایی که پیش از ملاقات باید رعایت کنید، باخبر شوید.
رعایت محدودیتهای غذایی
اطمینان حاصل کنید که در خصوص مواردی مانند محدودیتهای رژیم غذایی به اندازه کافی آگاهی دارید. رعایت محدودیتهای غذایی، به خصوص قبل از آزمایشهای خون، اهمیت دارد.
یادداشت کردن علائم مشکوک
هر نشانه یا علامت مشکوک، حتی اگر به نظر بیارتباط با آریتمی قلبی بیاید، را یادداشت کنید.
آمادهسازی اطلاعات شخصی
اطلاعات شخصی مهم شامل سابقه خانوادگی درباره بیماریهای قلبی، سکته مغزی، فشار خون و دیابت را آماده کنید. هر حادثه یا تغییر مهم در زندگی شخصی خود را نیز یادداشت کنید.
لیست داروها و مکملها
یک لیست از تمام داروها، ویتامینها، و مکملهایی که مصرف میکنید تهیه کنید.
حضور همراه
در صورت امکان، یکی از اعضای خانواده یا دوستان خود را همراه ببرید. حضور همراه میتواند در یادآوری تمام جزئیات مفید باشد.
یادداشت سوالات
سوالات خود را یادداشت کرده و به ترتیب اولویت قرار دهید. زمان در ملاقات محدود است، لذا داشتن فهرست سوالات کمک میکند تا همه جوانب مورد نیاز مورد بررسی قرار گیرد.
پیگیری با دقت
از جوابها و توصیههای پزشک خود به دقت پیگیری کنید و در صورت نیاز، سوالات بیشتری بپرسید.
در خصوص آریتمی قلبی میتوانید از سوالات زیر استفاده کنید:
- محتملترین دلیل بیماری من چیست؟
- آیا علت یا علل دیگری برای علائم من وجود دارد؟
- من به چه آزمایشی نیاز دارم؟ چگونه باید برای این آزمایش آماده شوم؟
- بهترین روش درمانی برای بیماری من کدام است؟
- آیا لازم است از مواد غذایی و نوشیدنیهای خاصی پرهیز کنم؟ آیا موردی هست که باید به رژیم غذایی من اضافه شود؟
- سطح مطلوب فعالیت فیزیکی برای من چقدر است؟
- هر چند وقت یکبار باید از نظر مشکلات قلبی و دیگر عوارض آریتمی مورد بررسی قرار بگیرم؟
- من بیماری دیگری هم دارم. چگونه میتوانم آن را هم به خوبی کنترل کنم؟
- آیا داروی جایگزینی برای داروی تجویز شده قبلی وجود دارد؟
- آیا بروشور یا مجله مفیدی در خصوص بیماری من وجود دارد؟ چه سایتهایی را پیشنهاد میکنید؟
پیشگیری از آریتمی قلبی
حفظ یک سبک زندگی سالم ضروری است تا خطر ابتلا به بیماریهای قلبی کاهش یابد. سبک زندگی سالم شامل موارد زیر میشود:
رژیم غذایی سالم
راهاندازی یک رژیم غذایی سالم با مصرف مقدار مناسبی از میوهها، سبزیجات، ماهی، مغزها و کمکربنهاییدراتها که باعث کنترل وزن و کاهش فشار خون شود.
فعالیت جسمانی منظم
حفظ فعالیت بدنی منظم و حفظ وزن در محدوده طبیعی به بهبود سلامتی قلب کمک میکند.
پرهیز از مصرف سیگار
دوری از سیگار و ترک این عادت، به کاهش خطر ابتلا به آریتمی قلبی و بیماریهای قلبی کمک میکند.
کنترل مصرف الکل و کافئین
مصرف معقول و محتاطانه الکل و کافئین به حداقل رسانده شود.
مدیریت استرس
اجتناب یا کاهش استرس و عصبانیت، زیرا این عوامل باعث افزایش خطر آریتمی قلبی میشوند.
استفاده محتاطانه از داروها
در مصرف داروهای بدون نسخه دقت شود، زیرا برخی از آنها ممکن است مواد محرکی حاوی که منجر به افزایش ضربان قلب میشوند. این اقدامات باعث حفظ سلامت قلب و کاهش خطر ابتلا به آریتمی قلبی میشوند.
درمان آریتمی قلبی در کلینیک بهار زندگی
میتوانید برای درمان آریتمی قلبی به کلینیک بهار زندگی مراجعه نمایید. این کلینیک با داشتن کادری مجرب از پزشکان متخصص در زمینه قلب و عروق میتواند به راحتی به درمان آریتمی قلبی شما بپردازد. برای دریافت نوبت آنلاین از طریق سایت کادر نوبت آنلاین را پر نمایید.





نظرات کاربران